500 000/μl. En la exploracion, se encuentra crecido el bazo (con frecuencia de manera notable) y puede haber hipersensibilidad esternal como un signo de expansion medular excesiva. En situaciones descubiertas durante la vigilancia de laboratorio, casi nunca se reconocen estas alteraciones. La evolucion acelerada de la enfermedad se acompana a menudo de fiebre sin infeccion, dolor oseo y esplenomegalia.
B. Datos de laboratorio La caracteristica distintiva de la leucemia mielogena cronica es leucocitosis; la concentracion mediana de leucocitos cuando se diagnostica es de 150 000/μl, aunque en algunos casos solo esta un tanto aumentada (cuadro 13-14). La sangre periferica es caracteristica. La serie mieloide se encuentra desviada a la izquierda, con predominio de formas maduras y celulas por lo general en proporcion con su grado de maduracion. Suele haber <5% de celulas primordiales.
Es posible observar basofilia y eosinofilia de granulocitos. Cuando el paciente acude al medico, casi nunca presenta anemia. La morfologia de los eritrocitos es normal y rara vez se encuentran eritrocitos nucleados.
Las concentraciones de plaquetas tal vez sean normales o altas (en ocasiones, a valores muy elevados). La medula osea es hipercelular, con mielopoyesis desviada a la izquierda. Los mieloblastos constituyen <5% de las celulas medulares. La caracteristica distintiva de la enfermedad es la deteccion del gen bcr/abl en sangre periferica. Esto se lleva a cabo mejor con la prueba de reaccion en cadena de la polimerasa (PCR, polymerase chain reaction) en sangre periferica. Para el diagnostico no es necesario examinar la medula osea, aunque es util para el pronostico y la deteccion de otros trastornos cromosomicos ademas del cromosoma Filadelfia. Con la progresion a las fases acelerada y blastica, ocurren anemia y trombocitopenia progresivas, y aumenta el porcentaje de celulas primordiales en sangre y medula osea. Se diagnostica leucemia mielogena cronica en fase de celulas primordiales cuando estas ultimas comprenden mas de 20% de las celulas de la medula osea. _
Diagnóstico diferencial El inicio de la enfermedad debe distinguirse de la leucocitosis reactiva vinculada con infecciones. En estos casos, la concentracion de leucocitos es casi siempre <50 000/μl, no hay esplenomegalia ni se encuentra el gen bcr/abl. La leucemia mielogena cronica tiene que distinguirse de otras enfermedades mieloproliferativas (cuadro 13-14). El hematocrito no debe estar alto, la morfologia de los eritrocitos es normal y no existen o son raros los eritrocitos nucleados. El diagnostico definitivo se establece cuando se encuentra el gen bcr/abl. _
Tratamiento
El tratamiento por lo regular no es urgente, incluso con leucocitosis >200 000/μl, ya que casi todas las celulas circulantes son mieloides maduras, mas pequenas y deformables que las celulas primordiales leucemicas primitivas. En casos poco frecuentes en que los sintomas son resultado de hiperleucocitosis extrema(priapismo, insuficiencia respiratoria, vision borrosa, alteracion del estado mental), se lleva a cabo leucoferesis de inmediato, aunada a tratamiento mielodepresor.
El mesilato de imatinib inhibe de manera especifica la actividad de la tirosina cinasa del oncogen bcr/abl. Se tolera bien y, en realidad, siempre (98%) permite el control hematico de la enfermedad en fase cronica. En pacientes en esta fase, la dosis estandar es de 400 mg orales diarios. Dosis mayores, como 600 a 800 mg/ dia, pueden producir respuestas iniciales mas rapidas, pero sus efectos adversos son mas notables y no existen datos de que mejoren los resultados a largo plazo, en comparacion con los obtenidos con la dosis corriente. Los efectos toxicos mas comunes son nausea, hinchazon periorbitaria, edema, exantemas y mialgias, aunque muchos de ellos son leves.
Menos de 5% de los pacientes interrumpen el uso del farmaco por efectos adversos inaceptables. La respuesta se valora de diversas maneras. Primero, el paciente debe tener una remision hematica completa, con normalizacion de las cifras hematicas y la esplenomegalia. Ello ocurre por lo general en el transcurso de varias semanas, pero debe presentarse en el curso de tres meses. Segundo, es necesario lograr la remision citogenetica; lo ideal es que suceda en el transcurso de seis meses, pero sin duda en 12 meses. Se identifica una “respuesta citogenetica mayor” cuando <35% de las metafases contiene el cromosoma Filadelfia y una “respuesta citogenetica completa” indica ausencia del cromosoma anormal mediante pruebas citogeneticas estandar. La determinacion cuantitativa del gen bcr/abl mediante valoraciones con reaccion en cadena de la polimerasa se ha constituido en el metodo estandar de valoracion. El objetivo terapeutico actual es alcanzar una “buena respuesta molecular”, con al menos una reduccion logaritmica de 3 en el nivel de bcr/abl. En general, esto corresponde a un indice bcr/abl (comparado con abl) <0.01. Los pacientes que alcanzan este grado de respuesta mo lecular tienen un pronostico excelente, con 100% de estos sujetos libre de progresion a los ocho anos. Ademas, en este grupo de pronostico favorable, la profundidad de la remision molecular parece aumentar con el tiempo, lo cual crea la esperanza de que este en realidad podria ser un tratamiento curativo. Lo mejor para los individuos con respuestas moleculares inferiores a la optima es cambiar de imatinib a un inhibidor de la tirosina cinasa alternativo, como dasatinib (o nilotinib). En apariencia, el dasatinib es un agente mas potente y puede actuar sobre casi 90% de las mutaciones que se forman en bcr/abl y que limitan la efectividad del imatinib.
El dasatinib puede administrarse en dosis de 100 mg/dia, pero depende del ambiente acido para su absorcion y no puede usarse junto con farmacos que disminuyen la acidez gastrica. Los pacientes que no alcanzan una buena respuesta molecular con ninguno de estos farmacos tienen mayor riesgo de progresion, por lo cual deben considerarse para el tratamiento con alotrasplante. Los enfermos en una fase acelerada de leucemia mielogena cronica deben tratarse al principio con imatinib, 600 mg/dia, o dasatinib, 100 mg/dia, pero debe considerarse el alotrasplante.
El unico tratamiento curativo probado de la leucemia mielogena cronica es el alotrasplante de medula osea. Los mejores resultados (tasa de curacion de 80%) se obtienen en pacientes menores de 40 anos de edad cuyo trasplante de hermanos compatibles en antigenos leucociticos humanos se lleva a cabo en el transcurso de un ano tras la determinacion del diagnostico. La introduccion del imatinib cambio el metodo para el alotrasplante en este tipo de leucemia. El alotrasplante se reserva para pacientes en quienes la enfermedad no esta bien controlada, en aquellos con progresion de la leucemia despues del control inicial y para los que estan en una fase acelerada de la enfermedad. Es demasiado pronto para juzgar si se compromete el potencial curativo del trasplante en pacientes que se tratan al principio con imatinib en comparacion con el uso del trasplante como tratamiento inicial. _
Curso y pronóstico
En la era del imatinib (desde 2001) y con el surgimiento reciente de nuevos agentes moleculares dirigidos, mas de 80% de los pacientes continua vivo y sin avance de la enfermedad a ocho anos. Los individuos con respuestas moleculares satisfactorias a la administracion del inhibidor de tirosina cinasa tienen un pronostico excelente y una supervivencia que llega casi al 100% a los ocho anos y es posible que alguna fraccion de ellos muestre curacion. El alotrasplante de celulas primordiales constituye la unica opcion curativa probada, pero algunos efectos pueden curarse por medio de farmacos ingeribles tolerados
. _ Cuándo referir
Todo paciente con leucemia mielogena cronica debe referirse con el hematologo. _ Cuándo hospitalizar
La hospitalizacion rara vez es necesaria y se debe reservar para los sintomas de leucoestasis en el momento del diagnostico o para la transformacion en leucemia aguda.
="1" style="clear: left; float: left; margin-bottom: 1em; margin-right: 1em;">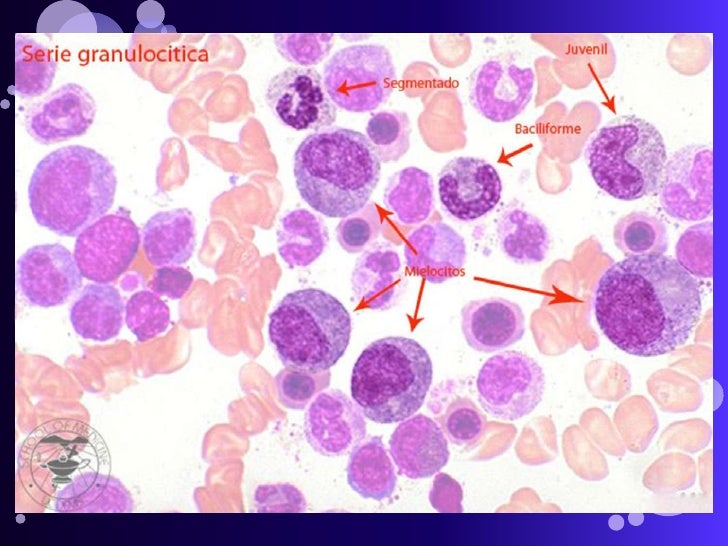
LEUCEMIA MIELÓGENA CRÓNICA
Generalidades
La leucemia mielogena cronica (CML, chronic myelogenous leukemia) es un trastorno mieloproliferativo caracterizado por produccion excesiva de celulas mieloides.
Estas ultimas conservan la capacidad de diferenciacion y, durante las fases iniciales, la funcion de la medula osea es normal. La leucemia mielogena cronica se caracteriza por una anormalidad cromosomica y una alteracion molecular especificas.
El cromosoma Filadelfia se produce por una translocacion reciproca entre los brazos largos de los cromosomas 9 y 22. Se translocan una porcion grande de 22q a 9q y una menor de 9q a 22q. La porcion de 9q que se transloca contiene abl, un protooncogen que es el homologo celular del virus de la leucemia murina Ableson. El gen abl se recibe en un sitio especifico en 22q, el agrupamiento del punto de rotura (bcr). El gen de fusion bcr/abl genera una proteina nueva que difiere del transcrito normal de gen abl porque posee actividad de tirosina cinasa (una actividad caracteristica de genes de transformacion). Las pruebas de que el gen de fusion bcr-abl es patogeno se obtuvieron de modelos de ratones transgenicos en los cuales la introduccion del gen casi invariablemente ocasiono leucemia, y la respuesta clinica notable de la enfermedad a los inhibidores de dicho gen, como otra prueba de mayor peso.
Al inicio, la leucemia mielogena cronica (“fase cronica”) no evoluciona como una enfermedad maligna. Se conserva la funcion normal de la medula osea, se diferencian leucocitos y, a pesar de ciertas anomalias cualitativas, los neutrofilos combaten infecciones de forma normal. Sin embargo, la leucemia mielogena cronica suele ser inestable y sin tratamiento la enfermedad progresa a una etapa acelerada y mas tarde a una fase blastica aguda, la cual es indistinguible desde el punto de vista morfologico de la leucemia aguda. En los ultimos anos, los notables avances en el tratamiento han cambiado la evolucion natural de la enfermedad y la progresion implacable hasta las etapas mas avanzadas de la enfermedad se retrasa mucho, cuando no es que se elimina.
_ Manifestaciones clínicas A. Signos y síntomas
La leucemia mielogena cronica es un trastorno de la edad madura (la mediana de edad a la presentacion es de 55 anos). Por lo general, los pacientes manifiestan fatiga, sudores nocturnos y febricula relacionada con el estado hipermetabolico causado por la produccion excesiva de leucocitos. En otras ocasiones, los enfermos se quejan de plenitud abdominal relacionada con esplenomegalia. En muchos casos, se descubre leucocitosis de manera casual. Rara vez el paciente presenta un sindrome clinico relacionado con leucostasis con vision borrosa e insuficiencia respiratoria o priapismo. En estos casos, la concentracion de leucocitos suele ser >500 000/μl. En la exploracion, se encuentra crecido el bazo (con frecuencia de manera notable) y puede haber hipersensibilidad esternal como un signo de expansion medular excesiva. En situaciones descubiertas durante la vigilancia de laboratorio, casi nunca se reconocen estas alteraciones. La evolucion acelerada de la enfermedad se acompana a menudo de fiebre sin infeccion, dolor oseo y esplenomegalia.
B. Datos de laboratorio La caracteristica distintiva de la leucemia mielogena cronica es leucocitosis; la concentracion mediana de leucocitos cuando se diagnostica es de 150 000/μl, aunque en algunos casos solo esta un tanto aumentada (cuadro 13-14). La sangre periferica es caracteristica. La serie mieloide se encuentra desviada a la izquierda, con predominio de formas maduras y celulas por lo general en proporcion con su grado de maduracion. Suele haber <5% de celulas primordiales.
Es posible observar basofilia y eosinofilia de granulocitos. Cuando el paciente acude al medico, casi nunca presenta anemia. La morfologia de los eritrocitos es normal y rara vez se encuentran eritrocitos nucleados.
Las concentraciones de plaquetas tal vez sean normales o altas (en ocasiones, a valores muy elevados). La medula osea es hipercelular, con mielopoyesis desviada a la izquierda. Los mieloblastos constituyen <5% de las celulas medulares. La caracteristica distintiva de la enfermedad es la deteccion del gen bcr/abl en sangre periferica. Esto se lleva a cabo mejor con la prueba de reaccion en cadena de la polimerasa (PCR, polymerase chain reaction) en sangre periferica. Para el diagnostico no es necesario examinar la medula osea, aunque es util para el pronostico y la deteccion de otros trastornos cromosomicos ademas del cromosoma Filadelfia. Con la progresion a las fases acelerada y blastica, ocurren anemia y trombocitopenia progresivas, y aumenta el porcentaje de celulas primordiales en sangre y medula osea. Se diagnostica leucemia mielogena cronica en fase de celulas primordiales cuando estas ultimas comprenden mas de 20% de las celulas de la medula osea. _
Diagnóstico diferencial El inicio de la enfermedad debe distinguirse de la leucocitosis reactiva vinculada con infecciones. En estos casos, la concentracion de leucocitos es casi siempre <50 000/μl, no hay esplenomegalia ni se encuentra el gen bcr/abl. La leucemia mielogena cronica tiene que distinguirse de otras enfermedades mieloproliferativas (cuadro 13-14). El hematocrito no debe estar alto, la morfologia de los eritrocitos es normal y no existen o son raros los eritrocitos nucleados. El diagnostico definitivo se establece cuando se encuentra el gen bcr/abl. _
Tratamiento
El tratamiento por lo regular no es urgente, incluso con leucocitosis >200 000/μl, ya que casi todas las celulas circulantes son mieloides maduras, mas pequenas y deformables que las celulas primordiales leucemicas primitivas. En casos poco frecuentes en que los sintomas son resultado de hiperleucocitosis extrema(priapismo, insuficiencia respiratoria, vision borrosa, alteracion del estado mental), se lleva a cabo leucoferesis de inmediato, aunada a tratamiento mielodepresor.
El mesilato de imatinib inhibe de manera especifica la actividad de la tirosina cinasa del oncogen bcr/abl. Se tolera bien y, en realidad, siempre (98%) permite el control hematico de la enfermedad en fase cronica. En pacientes en esta fase, la dosis estandar es de 400 mg orales diarios. Dosis mayores, como 600 a 800 mg/ dia, pueden producir respuestas iniciales mas rapidas, pero sus efectos adversos son mas notables y no existen datos de que mejoren los resultados a largo plazo, en comparacion con los obtenidos con la dosis corriente. Los efectos toxicos mas comunes son nausea, hinchazon periorbitaria, edema, exantemas y mialgias, aunque muchos de ellos son leves.
Menos de 5% de los pacientes interrumpen el uso del farmaco por efectos adversos inaceptables. La respuesta se valora de diversas maneras. Primero, el paciente debe tener una remision hematica completa, con normalizacion de las cifras hematicas y la esplenomegalia. Ello ocurre por lo general en el transcurso de varias semanas, pero debe presentarse en el curso de tres meses. Segundo, es necesario lograr la remision citogenetica; lo ideal es que suceda en el transcurso de seis meses, pero sin duda en 12 meses. Se identifica una “respuesta citogenetica mayor” cuando <35% de las metafases contiene el cromosoma Filadelfia y una “respuesta citogenetica completa” indica ausencia del cromosoma anormal mediante pruebas citogeneticas estandar. La determinacion cuantitativa del gen bcr/abl mediante valoraciones con reaccion en cadena de la polimerasa se ha constituido en el metodo estandar de valoracion. El objetivo terapeutico actual es alcanzar una “buena respuesta molecular”, con al menos una reduccion logaritmica de 3 en el nivel de bcr/abl. En general, esto corresponde a un indice bcr/abl (comparado con abl) <0.01. Los pacientes que alcanzan este grado de respuesta mo lecular tienen un pronostico excelente, con 100% de estos sujetos libre de progresion a los ocho anos. Ademas, en este grupo de pronostico favorable, la profundidad de la remision molecular parece aumentar con el tiempo, lo cual crea la esperanza de que este en realidad podria ser un tratamiento curativo. Lo mejor para los individuos con respuestas moleculares inferiores a la optima es cambiar de imatinib a un inhibidor de la tirosina cinasa alternativo, como dasatinib (o nilotinib). En apariencia, el dasatinib es un agente mas potente y puede actuar sobre casi 90% de las mutaciones que se forman en bcr/abl y que limitan la efectividad del imatinib.
El dasatinib puede administrarse en dosis de 100 mg/dia, pero depende del ambiente acido para su absorcion y no puede usarse junto con farmacos que disminuyen la acidez gastrica. Los pacientes que no alcanzan una buena respuesta molecular con ninguno de estos farmacos tienen mayor riesgo de progresion, por lo cual deben considerarse para el tratamiento con alotrasplante. Los enfermos en una fase acelerada de leucemia mielogena cronica deben tratarse al principio con imatinib, 600 mg/dia, o dasatinib, 100 mg/dia, pero debe considerarse el alotrasplante.
El unico tratamiento curativo probado de la leucemia mielogena cronica es el alotrasplante de medula osea. Los mejores resultados (tasa de curacion de 80%) se obtienen en pacientes menores de 40 anos de edad cuyo trasplante de hermanos compatibles en antigenos leucociticos humanos se lleva a cabo en el transcurso de un ano tras la determinacion del diagnostico. La introduccion del imatinib cambio el metodo para el alotrasplante en este tipo de leucemia. El alotrasplante se reserva para pacientes en quienes la enfermedad no esta bien controlada, en aquellos con progresion de la leucemia despues del control inicial y para los que estan en una fase acelerada de la enfermedad. Es demasiado pronto para juzgar si se compromete el potencial curativo del trasplante en pacientes que se tratan al principio con imatinib en comparacion con el uso del trasplante como tratamiento inicial. _
Curso y pronóstico
En la era del imatinib (desde 2001) y con el surgimiento reciente de nuevos agentes moleculares dirigidos, mas de 80% de los pacientes continua vivo y sin avance de la enfermedad a ocho anos. Los individuos con respuestas moleculares satisfactorias a la administracion del inhibidor de tirosina cinasa tienen un pronostico excelente y una supervivencia que llega casi al 100% a los ocho anos y es posible que alguna fraccion de ellos muestre curacion. El alotrasplante de celulas primordiales constituye la unica opcion curativa probada, pero algunos efectos pueden curarse por medio de farmacos ingeribles tolerados
. _ Cuándo referir
Todo paciente con leucemia mielogena cronica debe referirse con el hematologo. _ Cuándo hospitalizar
La hospitalizacion rara vez es necesaria y se debe reservar para los sintomas de leucoestasis en el momento del diagnostico o para la transformacion en leucemia aguda.
LEUCEMIA
MIELÓGENA CRÓNICA
Generalidades
La leucemia mielogena cronica (CML, chronic myelogenous leukemia) es un trastorno mieloproliferativo
caracterizado por produccion excesiva de celulas mieloides.
Estas ultimas conservan la capacidad
de diferenciacion y, durante las fases iniciales, la funcion de la medula osea
es normal. La leucemia mielogena cronica se caracteriza por una anormalidad cromosomica
y una alteracion molecular especificas.
El cromosoma Filadelfia se produce por una translocacion reciproca
entre los brazos largos de los cromosomas 9 y 22. Se translocan una porcion
grande de 22q a 9q y una menor de 9q a 22q. La porcion de 9q que se transloca
contiene abl, un protooncogen que es el homologo celular del virus de la leucemia
murina Ableson. El gen abl se recibe en un sitio
especifico en 22q, el agrupamiento del punto de rotura (bcr). El gen de fusion bcr/abl genera una proteina nueva que difiere del transcrito normal de gen
abl porque posee actividad de tirosina cinasa (una actividad
caracteristica de genes de transformacion). Las pruebas de que el gen de fusion
bcr-abl es patogeno se obtuvieron de modelos de ratones transgenicos en
los cuales la introduccion del gen casi invariablemente ocasiono leucemia, y la
respuesta clinica notable de la enfermedad a los inhibidores de dicho gen, como
otra prueba de mayor peso.
Al inicio, la leucemia
mielogena cronica (“fase cronica”) no evoluciona como una enfermedad maligna.
Se conserva la funcion normal de la medula osea, se diferencian leucocitos y, a
pesar de ciertas anomalias cualitativas, los neutrofilos combaten infecciones de
forma normal. Sin embargo, la leucemia mielogena cronica suele ser inestable y
sin tratamiento la enfermedad progresa a una etapa acelerada y mas tarde a una
fase blastica aguda, la cual es indistinguible desde el punto de vista
morfologico de la leucemia aguda. En los ultimos anos, los notables avances en
el tratamiento han cambiado la evolucion natural de la enfermedad y la
progresion implacable hasta las etapas mas avanzadas de la enfermedad se
retrasa mucho, cuando no es que se elimina.
_ Manifestaciones clínicas A.
Signos y síntomas
La leucemia mielogena cronica es un trastorno de la edad madura (la
mediana de edad a la presentacion es de 55 anos). Por lo general, los pacientes
manifiestan fatiga, sudores nocturnos y febricula relacionada con el estado
hipermetabolico causado por la produccion excesiva de leucocitos. En otras
ocasiones, los enfermos se quejan de plenitud abdominal relacionada con
esplenomegalia. En muchos casos, se descubre leucocitosis de manera casual.
Rara vez el paciente presenta un sindrome clinico relacionado con leucostasis
con vision borrosa e insuficiencia respiratoria o priapismo. En estos casos, la
concentracion de leucocitos suele ser >500 000/μl. En la exploracion, se encuentra crecido el
bazo (con frecuencia de manera notable) y puede haber hipersensibilidad
esternal como un signo de expansion medular excesiva. En situaciones descubiertas
durante la vigilancia de laboratorio, casi nunca se reconocen estas
alteraciones. La evolucion acelerada de la enfermedad se acompana a menudo de
fiebre sin infeccion, dolor oseo y esplenomegalia.
B. Datos de laboratorio La caracteristica distintiva de la leucemia mielogena cronica es leucocitosis;
la concentracion mediana de leucocitos cuando se diagnostica es de 150 000/μl, aunque en algunos casos solo esta un tanto
aumentada (cuadro 13-14). La sangre periferica es caracteristica. La serie
mieloide se encuentra desviada a la izquierda, con predominio de formas maduras
y celulas por lo general en proporcion con su grado de maduracion. Suele haber
<5% de celulas primordiales.
Es posible observar basofilia y eosinofilia de granulocitos.
Cuando el paciente acude al medico, casi nunca presenta anemia. La morfologia
de los eritrocitos es normal y rara vez se encuentran eritrocitos nucleados.
Las concentraciones de plaquetas tal vez sean normales o altas (en
ocasiones, a valores muy elevados). La medula osea es hipercelular, con
mielopoyesis desviada a la izquierda. Los mieloblastos constituyen <5% de
las celulas medulares. La caracteristica distintiva de la enfermedad es la
deteccion del gen bcr/abl en sangre periferica.
Esto se lleva a cabo mejor con la prueba de reaccion en cadena de la polimerasa
(PCR, polymerase chain reaction) en sangre periferica.
Para el diagnostico no es necesario examinar la medula osea, aunque es util
para el pronostico y la deteccion de otros trastornos cromosomicos ademas del cromosoma
Filadelfia. Con la progresion a las fases acelerada y blastica, ocurren anemia
y trombocitopenia progresivas, y aumenta el porcentaje de celulas primordiales
en sangre y medula osea. Se diagnostica leucemia mielogena cronica en fase de
celulas primordiales cuando estas ultimas comprenden mas de 20% de las celulas
de la medula osea. _
Diagnóstico
diferencial El inicio de la enfermedad debe distinguirse de la leucocitosis reactiva
vinculada con infecciones. En estos casos, la concentracion de leucocitos es
casi siempre <50 000/μl, no hay esplenomegalia
ni se encuentra el gen bcr/abl. La leucemia mielogena
cronica tiene que distinguirse de otras enfermedades mieloproliferativas
(cuadro 13-14). El hematocrito no debe estar alto, la morfologia de los
eritrocitos es normal y no existen o son raros los eritrocitos nucleados. El
diagnostico definitivo se establece cuando se encuentra el gen bcr/abl. _
Tratamiento
El tratamiento por lo regular no es urgente, incluso con
leucocitosis >200 000/μl, ya que casi todas las
celulas circulantes son mieloides maduras, mas pequenas y deformables que las
celulas primordiales leucemicas primitivas. En casos poco frecuentes en que los
sintomas son resultado de hiperleucocitosis extrema(priapismo, insuficiencia
respiratoria, vision borrosa, alteracion del estado mental), se lleva a cabo
leucoferesis de inmediato, aunada a tratamiento mielodepresor.
El mesilato de imatinib
inhibe de manera especifica la actividad de la tirosina cinasa del oncogen bcr/abl.
Se tolera bien y, en realidad, siempre (98%) permite el control hematico de la
enfermedad en fase cronica. En pacientes en esta fase, la dosis estandar es de
400 mg orales diarios. Dosis mayores, como 600 a 800 mg/ dia, pueden producir
respuestas iniciales mas rapidas, pero sus efectos adversos son mas notables y
no existen datos de que mejoren los resultados a largo plazo, en comparacion
con los obtenidos con la dosis corriente. Los efectos toxicos mas comunes son
nausea, hinchazon periorbitaria, edema, exantemas y mialgias, aunque muchos de
ellos son leves.
Menos de 5% de los pacientes interrumpen el uso del farmaco por
efectos adversos inaceptables. La respuesta se valora de diversas maneras.
Primero, el paciente debe tener una remision hematica completa, con
normalizacion de las cifras hematicas y la esplenomegalia. Ello ocurre por lo
general en el transcurso de varias semanas, pero debe presentarse en el curso
de tres meses. Segundo, es necesario lograr la remision citogenetica; lo ideal
es que suceda en el transcurso de seis meses, pero sin duda en 12 meses. Se
identifica una “respuesta citogenetica mayor” cuando <35% de las metafases
contiene el cromosoma Filadelfia y una “respuesta citogenetica completa” indica
ausencia del cromosoma anormal mediante pruebas citogeneticas estandar. La
determinacion cuantitativa del gen bcr/abl mediante valoraciones con
reaccion en cadena de la polimerasa se ha constituido en el metodo estandar de
valoracion. El objetivo terapeutico actual es alcanzar una “buena respuesta
molecular”, con al menos una reduccion logaritmica de 3 en el nivel de bcr/abl.
En general, esto corresponde a un indice bcr/abl (comparado con abl)
<0.01. Los pacientes que alcanzan este grado de respuesta mo lecular tienen un
pronostico excelente, con 100% de estos sujetos libre de progresion a los ocho
anos. Ademas, en este grupo de pronostico favorable, la profundidad de la
remision molecular parece aumentar con el tiempo, lo cual crea la esperanza de
que este en realidad podria ser un tratamiento curativo. Lo mejor para los
individuos con respuestas moleculares inferiores a la optima es cambiar de imatinib
a un inhibidor de la tirosina cinasa alternativo, como dasatinib (o nilotinib).
En apariencia, el dasatinib es un agente mas potente y puede actuar sobre casi
90% de las mutaciones que se forman en bcr/abl y que limitan la
efectividad del imatinib.
El dasatinib puede
administrarse en dosis de 100 mg/dia, pero depende del ambiente acido para su
absorcion y no puede usarse junto con farmacos que disminuyen la acidez
gastrica. Los pacientes que no alcanzan una buena respuesta molecular con
ninguno de estos farmacos tienen mayor riesgo de progresion, por lo cual deben
considerarse para el tratamiento con alotrasplante. Los enfermos en una fase
acelerada de leucemia mielogena cronica deben tratarse al principio con
imatinib, 600 mg/dia, o dasatinib, 100 mg/dia, pero debe considerarse el
alotrasplante.
El unico tratamiento
curativo probado de la leucemia mielogena cronica es el alotrasplante de medula
osea. Los mejores resultados (tasa de curacion de 80%) se obtienen en pacientes
menores de 40 anos de edad cuyo trasplante de hermanos compatibles en antigenos
leucociticos humanos se lleva a cabo en el transcurso de un ano tras la determinacion
del diagnostico. La introduccion del imatinib cambio el metodo para el
alotrasplante en este tipo de leucemia. El alotrasplante se reserva para
pacientes en quienes la enfermedad no esta bien controlada, en aquellos con progresion
de la leucemia despues del control inicial y para los que estan en una fase
acelerada de la enfermedad. Es demasiado pronto para juzgar si se compromete el
potencial curativo del trasplante en pacientes que se tratan al principio con
imatinib en comparacion con el uso del trasplante como tratamiento inicial. _
Curso y pronóstico
En la era del imatinib (desde 2001) y con el surgimiento reciente de
nuevos agentes moleculares dirigidos, mas de 80% de los pacientes continua vivo
y sin avance de la enfermedad a ocho anos. Los individuos con respuestas
moleculares satisfactorias a la administracion del inhibidor de tirosina cinasa
tienen un pronostico excelente y una supervivencia que llega casi al 100% a los
ocho anos y es posible que alguna fraccion de ellos muestre curacion. El
alotrasplante de celulas primordiales constituye la unica opcion curativa
probada, pero algunos efectos pueden curarse por medio de farmacos ingeribles
tolerados
. _ Cuándo referir
Todo paciente con leucemia mielogena cronica debe referirse con el
hematologo. _
Cuándo hospitalizar
La hospitalizacion rara
vez es necesaria y se debe reservar para los sintomas de leucoestasis en el
momento del diagnostico o para la transformacion en leucemia aguda.



No hay comentarios.:
Publicar un comentario