PINGUÉCULA Y PTERIGIÓN
La pinguécula es un nódulo
conjuntival elevado de color amarillo,
que se presenta con mayor
frecuencia en el lado nasal en el
área de la hendidura
palpebral. Es común en personas mayores de
35 años de edad. El
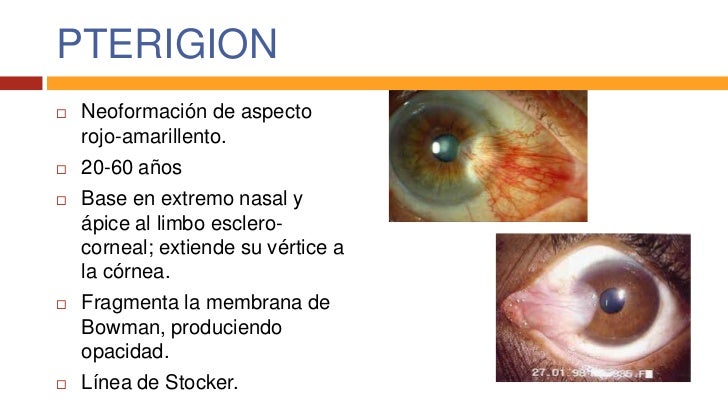
pterigión es un pliegue triangular y carnoso
de la conjuntiva hacia el
lado nasal de la córnea, y suele relacionarse
con exposición constante a
viento, sol, arena y polvo (fig.
7-2). La pinguécula y el
pterigión a menudo son bilaterales.
La pinguécula rara vez
aumenta de tamaño, pero puede inflamarse
(pingueculitis). El
pterigión puede inflamarse e incrementar
su tamaño. Por lo común es
innecesario el tratamiento para la
inflamación de la
pinguécula o el pterigión, pero las lágrimas artificiales
son con frecuencia
beneficiosas, y tal vez sea necesario
administrar
antiinflamatorios tópicos no esteroideos o corticoesteroides
de acción leve
(prednisolona al 0.125% tres veces al día)
por periodos cortos.
Las indicaciones para
extirpar un pterigión son crecimiento
que pone en peligro la
visión por afectación del eje visual, astigmatismo
intenso inducido por la
lesión o irritación ocular grave.
Es común la recurrencia y
con frecuencia es más agresiva que la
lesión primaria.
|
Ang LP et al. Current concepts and techniques in
pterygium treatment.
|
|
Curr Opin Ophthalmol.
2007 Jul;18(4):308–13. [PMID: 17568207]
|
ÚLCERA CORNEAL
Las úlceras de la córnea
suelen provenir de infecciones bacterianas,
virales, micóticas o
amebianas. Las causas no infecciosas
(que pueden complicarse con
infección) incluyen queratitis neurotrófica
(la cual provoca pérdida de
la sensibilidad corneal),
queratitis por exposición
(debida al cierre inadecuado de los párpados),
xeroftalmía grave,
oftalmopatía alérgica grave y diversos
trastornos inflamatorios
que pueden ser sólo oculares o componentes
de una vasculitis
sistémica. El tratamiento tardío o ineficaz
de la infección corneal
puede tener consecuencias devastadoras
con infección intraocular o
cicatrización corneal. La referencia
inmediata con el
especialista es esencial.
Los pacientes cursan con
dolor, fotofobia, epífora y disminución
de la agudeza visual. El
ojo presenta hiperemia con predominio
alrededor de la córnea, y
puede haber secreción purulenta o
acuosa. El aspecto de la
córnea varía de acuerdo con los microorganismos
implicados.
_ Cuándo referir
Cualquier paciente con
enrojecimiento ocular repentino y una
anormalidad corneal debe
referirse con urgencia con el oftalmólogo.
Thomas PA et al. Infectious keratitis. Curr Opin
Infect Dis. 2007 Apr;
20(20):129–41. [PMID:
17496570]
1. Queratitis bacteriana
La queratitis bacteriana
sigue un curso agresivo. Los factores
precipitantes incluyen uso
de lentes de contacto (en especial lentes
de contacto blandas que se
utilizan toda la noche) y traumatismo
corneal, lo que incluye
cirugía refractiva. Los patógenos
que se aíslan con mayor
frecuencia son Pseudomonas aeruginosa,
Pneumococcus, Moraxella sp. y estafilococos. Hay opacidad cor-
neal con úlcera central y
absceso adyacente del estroma. Suele
haber hipopión. Antes de
iniciar el tratamiento se raspa la úlcera
a fin de obtener material
para tinción de Gram y cultivo, y se
administran antibióticos
tópicos en concentraciones altas cada
hora durante el día y la
noche cuando menos en las primeras
48 h. Las fluoroquinolonas
como levofloxacina al 0.5%, ofloxacina
al 0.3%, norfloxacina al
0.3% o ciprofloxacina al 0.3% son por
lo general los fármacos de
elección mientras la prevalencia local
de microorganismos
resistentes sea baja (cuadro 7-2). Las fluoroquinolonas
de cuarta generación
(moxifloxacina al 0.5% y gatifloxacina
al 0.3% [no disponible en
Estados Unidos]) también
tienen actividad contra las
micobacterias, pero no son mejores
desde otros puntos de
vista. Las infecciones por cocos grampositivos
también se pueden tratar
con una cefalosporina, como cefazolina
fortificada al 10%, en
tanto que los bacilos gramnegativos
se pueden tratar con un
aminoglucósido, como tobramicina fortificada
al 1.5%. Cuando no se
observan microorganismos en la
tinción de Gram, se pueden
usar ambos fármacos de manera
conjunta en zonas donde la
resistencia a las fluoroquinolonas es
frecuente.
Únicamente el oftalmólogo
puede prescribir tratamiento complementario
con corticoesteroides
tópicos.
_ Cuándo referir
Cualquier paciente con
sospecha de queratitis bacteriana debe
referirse de urgencia con
el oftalmólogo.
2. Queratitis por herpes
simple
La queratitis por herpes
simple es causa importante de morbilidad
ocular. La capacidad de los
virus para formar colonias en el
ganglio trigémino conduce a
recurrencias precipitadas por fiebre,
exposición excesiva a la
luz solar o deficiencia inmunitaria.
La manifestación más
característica es la úlcera dendrítica
(ramificante). También se
presentan úlceras más extensas (“geográficas”),
en particular si se
utilizaron corticoesteroides tópicos.
Estas úlceras se observan
con mayor facilidad después de la instilación
de fluoresceína y la
exploración con luz azul. Tal afectación
epitelial en sí misma no
origina cicatrización corneal, y
responde bien al
desbridamiento y oclusión ocular simple. Es
posible lograr una
cicatrización más rápida con la adición de
antivirales tópicos, como
gotas de trifluoridina o ungüento
de aciclovir (cuadro 7-2).
La ingestión prolongada de 400 mg de
aciclovir dos veces al día
o de 500 mg valaciclovir una vez al día
disminuye la frecuencia de
enfermedad epitelial recurrente, en
particular en personas
atópicas.
La queratitis del estroma
por herpes simple origina opacidad
corneal recurrente que se
agrava con cada episodio. Los antivirales
tópicos aislados son
insuficientes para controlar la enfermedad
del estroma; por
consiguiente, se utilizan corticoesteroides
tópicos combinados, pero
una consecuencia frecuente es la dependencia
a estos medicamentos, que
también pueden incrementar
la replicación viral y
exacerbar la enfermedad epitelial. La ingestión
de 200 o 400 mg de
aciclovir cinco veces al día puede ser
útil para tratar la
queratitis herpética grave. Está por determinarse
la utilidad de la
ciclosporina tópica. En la cicatrización grave
del estroma se requiere
injerto corneal, pero el resultado final es
relativamente deficiente. Precaución: en pacientes
con enfermedad
herpética comprobada o
probable, sólo deben prescribirse
corticoesteroides tópicos
con supervisión oftalmológica.
_ Cuándo referir
Cualquier paciente con
antecedente de queratitis por herpes simple
e hiperemia ocular
repentina debe referirse de urgencia con el
oftalmólogo.
|
Guess S et al.
Evidence-based treatment of herpes simplex virus keratitis:
|
|
a systematic review.
Ocul Surf. 2007 Jul;5(3):240–50. [PMID:
|
|
17660897]
|
|
Knickelbein JE et al.
Management of herpes simplex virus stromal keratitis:
|
|
an evidence-based
review. Surv Ophthalmol. 2009 Mar–
|
|
Apr;54(2):226–34. [PMID: 19298901]
|
|
Miserocchi E et al. Efficacy of
valacyclovir vs acyclovir for the prevention
|
|
of recurrent herpes
simplex virus eye disease: a pilot study. Am J
|
|
Ophthalmol. 2007
Oct;144(4):547–51. [PMID: 17692271]
|
|
Wilhelmus KR.
Therapeutic interventions for herpes simplex virus epithelial
|
|
keratitis. Cochrane
Database Syst Rev. 2008 Jan 23;(1):CD002898.
|
|
[PMID: 18254009]
|


No hay comentarios.:
Publicar un comentario